Ảnh hưởng của tia cực tím đến làn da
Ánh sáng mặt trời là nguồn năng lượng sạch và cũng là một nhân tố không thể thiếu đối với sự sống của sinh vật trên Trái đất. Tuy nhiên tiếp xúc nhiều với tia bức xạ cực tím (UV) từ mặt trời là nguyên nhân chính gây ung thư da. Tại Anh hơn 8 trong số 10 trường hợp u ác tính, dạng nguy hiểm nhất của ung thư da, có thể được phòng ngừa bằng việc tắm nắng một cách an toàn để tránh bị cháy nắng. Đầu tiên chúng ta sẽ tìm hiểu về tác nhân gây ung thư da – ánh sáng mặt trời.
Mục lục
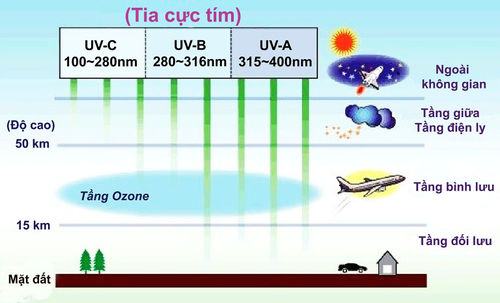
Tia UV là gì?[sửa]
Có 2 loại tia UV gây hại cho da của chúng ta. Mặt trời là nguồn gốc của bức xạ tia cực tím tự nhiên. Sunbeds tạo ra bức xạ tia cực tím nhân tạo.
UVB gây ra phần lớn các vết cháy nắng.
UVA xuyên sâu hơn vào da. Nó làm da bị lão hóa nhưng không phải là nguyên nhân chính làm da bị cháy nắng.
Cả hai tia UVA và UVB có thể gây tổn hại DNA của tế bào da và gây ra một số thay đổi trong cơ thể có thể dẫn đến ung thư[1][2]. Loại thứ ba của tia UV, UVC, là nguy hiểm nhất trong tất cả, nhưng nó bị chặn lại phần nhiều bởi tầng ozone và không đến được bề mặt trái đất.
Tia cực tím có cường độ cao nhất là từ 10 giờ sáng đến 3 giờ chiều, các tổ chức quốc tế như IARC (Cơ quan Quốc tế Nghiên cứu về Ung thư) và WHO (Tổ chức Y tế Thế giới) đề nghị hạn chế tiếp xúc với ánh nắng mặt trời trong thời gian trên [3]. Một hướng dẫn đơn giản đã được cụ thể để cho biết khi nào bạn đang tiếp xúc với tia cực tím cao (gọi là quy tắc của Holloway) trong đó nói rằng khi cái bóng của bạn là ngắn hơn bạn tức là ánh nắng mặt trời có nhiều khả năng gây ra cháy nắng [4].
Cháy nắng là gì?[sửa]
Cháy nắng là một dấu hiệu rõ ràng rằng DNA trong các tế bào da của bạn đã bị hư hỏng bởi quá nhiều tia bức xạ cực tím. Khi cháy nắng sẽ gây đau đớn, chỉ một lần bị cháy nắng mỗi 2 năm, có thể tăng gấp ba lần nguy cơ ung thư da hắc tố.
Cháy nắng không phải là chảy máu, bong tróc hoặc phồng rộp mà là da của bạn đã chuyển sang màu hồng hoặc màu đỏ dưới ánh mặt trời.
Cháy nắng là do tia cực tím từ mặt trời. Bạn không thể cảm nhận được tia UV, đây là lý do tại sao người ta vẫn có thể bị cháy nắng vào những ngày mát mẻ.
Những gì xảy ra với làn da của bạn khi bị cháy nắng?[sửa]
Quá nhiều bức xạ tia cực tím từ mặt trời có thể làm hỏng các vật liệu di truyền (DNA) trong các tế bào da của bạn. Theo thời gian, nó có thể làm cho tế bào bắt đầu phát triển mất kiểm soát và dẫn đến ung thư da.
Nếu các tế bào da bị tổn thương quá nặng nó sẽ bị tiêu hủy. Cơ thể bạn có cách sửa chữa hầu hết các thiệt hại nhưng nó không phải là hoàn toàn 100% – một số DNA bị hư hỏng có thể được bỏ lại. Việc sửa chữa tổn thương là nguyên nhân gây ra các triệu chứng đau đớn khi cháy nắng. Cụ thể như: các mạch máu giãn ra, da đỏ lên và tăng nhiệt độ bề mặt (vì máu đang đổ xô vào bề mặt). Các mạch máu mở to cũng cho phép các tế bào miễn dịch và chất gây viêm nhanh chóng đi đến vị trí tổn thương, gây sưng và đau [4].
Đôi khi, những tế bào da bị phá hủy nặng nề phải bị tiêu diệt. Tẩy tế bào chết sau khi bị cháy nắng là cách mà cơ thể loại bỏ các tế bào bị hư hỏng có thể dẫn đến ung thư. Mặc dù khi lớp da mới hình thành, một số thiệt hại vẫn có thể vẫn còn. Vì vậy, điều quan trọng là cố gắng tránh bị cháy nắng.
Tôi nên làm gì nếu bị cháy nắng?[sửa]
Khi bị cháy nắng không có nghĩa là chắc chắn sẽ phát triển ung thư da. Nhưng nếu cháy nắng nhiều có nghĩa là bạn đang có nguy cơ ung thư cao. Vì vậy, nếu bạn đã bị cháy nắng trong quá khứ, bạn nên suy nghĩ nhiều hơn về những biện pháp bạn có thể làm để bảo vệ làn da của mình.
Nếu bạn nhận thấy làn da của bạn trở thành màu hồng hoặc đỏ, bạn nên che đậy để giúp ngăn chặn sự cháy nắng nhiều hơn. Sử dụng nhiều hơn kem chống nắng không có nghĩa giúp bạn tiếp xúc với ánh nắng mặt trời một cách an toàn trời trong thời gian dài. Các biện pháp có thể bảo vệ bạn trước ánh nắng mặt trời bao gồm ở trong bóng râm, quần áo và kem chống nắng[5][6]. Và nghiên cứu cho thấy rằng bóng râm và quần áo có thể bảo vệ bạn khỏi những tia UV tốt hơn kem chống nắng[6][7].
Bóng râm[sửa]
Ở dưới bóng râm, chẳng hạn như dưới một cây hoặc ô, có thể làm giảm sự tiếp xúc giữa bạn với tia UV, nhưng không hoàn toàn. Nhiều cấu trúc bóng râm rậm và có nhiều tầng như các khu rừng rậm có nhiều khả năng lọc và ngăn chặn bức xạ tia cực tím [8].
Quần áo, mũ, kính mát[sửa]
Che với quần áo, mũ và kính râm là một cách bảo vệ bạn hiệu quả khỏi tia UV [8]. Quần áo có xu hướng bảo vệ nhiều hơn nếu nó [9]:
– Là màu tối
– Được làm bằng chất liệu tổng hợp
– Khô – khi một số loại vải bị ướt, khả năng bảo vệ của nó có thể bị giảm một nửa
– Được dệt chặt hoặc được dệt kim.
Mũ rộng vành che chắn cho toàn bộ khuôn mặt và đầu. Mũ lưỡi trai bảo vệ mũi và trán nhưng kém hiệu quả cho các bộ phận khác của khuôn mặt[10][11].
Kính mát có thể bảo vệ mắt khỏi tia UV. Kính mát kém chất lượng không lọc được tia UV nên chúng có thể phản xạ ra khỏi mặt sau của kính trở lại vào mắt.
Kem chống nắng[sửa]
Nhiều nghiên cứu đã chỉ ra rằng kem chống nắng có thể phản xạ hoặc hấp thụ tia UV có hại [3]. Tuy nhiên, tác động chính xác của việc sử dụng kem chống nắng trên nguy cơ ung thư da vẫn chưa rõ ràng.
Sử dụng kem chống nắng khi đi bộ, làm vườn, thể thao hoặc các hoạt động hàng ngày khác, có thể làm giảm nguy cơ cháy nắng[12][13]. Tuy nhiên, sử dụng kem chống nắng để phơi nắng ‘cố ý’ (ví dụ tắm nắng) đã bị nhiều người lạm dụng và thậm chí có nhiều khả năng cháy nắng [13]. Điều này đặc biệt đã được nhìn thấy ở người sử dụng kem chống nắng có SPF (chỉ số chống nắng) cao [14]
Bởi vì điều này, chúng tôi đề nghị rằng kem chống nắng nên được sử dụng cùng với quần áo và ở trong bóng râm để bảo vệ da khỏi tác hại của ánh nắng mặt trời, và không bao giờ nên được sử dụng để phơi da lâu dưới ánh mặt trời.
SPF – viết tắt của Sun Protection Factor (chỉ số chống nắng) – là thước đo khả năng của một kem chống nắng trong việc ngăn chặn tia cực tím UVB gây tổn hại da. Về mặt lý thuyết, chỉ số SPF cho biết thời gian bạn có thể được bảo vệ dưới ánh nắng mà không bị cháy nắng. Các chuyên gia đã phát hiện ra rằng kem chống nắng SPF 15 sẽ bảo vệ đầy đủ khi được sử dụng một cách thích hợp[3][15]. Tại Anh, tối thiểu là SPF 15 là khuyến cáo của Viện Quốc gia về Sức khỏe và chăm sóc sắc đẹp [16]. Kem chống nắng SPF 15 lọc ra 93% tia UVB, trong khi một kem chống nắng SPF30 lọc ra 96% [17].
Lượng SPF được đo dựa trên giả định rằng những người sử dụng 2mg / cm2 kem chống nắng trên cơ thể của họ [17]. Nhưng trong thực tế, nghiên cứu đã chỉ ra rằng người ta thường không sử dụng đủ. Một nghiên cứu cho thấy rằng người ta chỉ dùng 0.5-1mg / cm2 [18].
Kem chống nắng chỉ có tác dụng nếu bạn sử dụng đủ. Nó nên được sử dụng dày vừa phải và trải đều để có hiệu quả. Theo hướng dẫn, đối với một người bình thường, bạn nên dùng [19]:
- Khoảng hai muỗng cà phê kem chống nắng nếu bạn chỉ cần che đầu, cánh tay và cổ.
- Khoảng hai muỗng canh nếu bạn đang bao phủ toàn bộ cơ thể của bạn, trong khi mặc một bộ quần áo tắm.
Có thể lây lan ung thư da?[sửa]
Có đủ bằng chứng để cho thấy rằng tiếp xúc quá nhiều với bức xạ tia cực tím (UV) là nguyên nhân chính có thể phòng ngừa của ung thư da – cả hai Ung thư tế bào hắc tố (Melanoma) và Ung thư biểu mô tế bào vảy (Non-melanoma skin cancers – NMSC)[20][21][22]. Một nghiên cứu được công bố trong năm 2011 ước tính rằng mỗi năm 86% các khối u ác tính ở Anh (khoảng 11.100 trường hợp) có liên quan đến tiếp xúc quá nhiều với ánh sáng mặt trời và sử dụng sunbed [23].
Ung thư tế bào hắc tố (Melanoma) và Ung thư biểu mô tế bào vảy (Non-melanoma skin cancers – NMSC) có thể xâm lấn, cũng như phát triển trên bề mặt của da, khối u đôi khi có thể phát triển xuống qua các lớp của da. Nếu khối u phát triển thông qua các mạch máu hoặc bạch huyết, tế bào ung thư có thể vỡ ra và lan truyền đến các bộ phận khác của cơ thể. Đây là lý do tại sao ung thư da thường dễ dàng hơn để điều trị thành công khi nó ở giai đoạn đầu.
Trong số Ung thư biểu mô tế bào vảy, ước tính có khoảng 50-70% các ung thư biểu mô tế bào vảy (SCCs) và 50-90% của ung thư biểu mô tế bào đáy (BCC) .
Một số người có nhiều khả năng phát triển ung thư da hơn những người khác thường có một hoặc những điều sau đây:
- Làn da trắng[24][25]
- Có nhiều nốt ruồi[13][14] hay tàn nhang [26]
- Đã bị cháy nắng[6][27] và / hoặc đã bị tiếp xúc nhiều với ánh nắng mặt trời
- Tóc đỏ hoặc màu nhạt [26]
- Đôi mắt màu sáng [26]
- Một thành viên hoặc tiền sử gia đình bị ung thư da.[28][29]
Những người có da màu nâu / đen sẫm tự nhiên ít có nguy cơ mắc bệnh ung thư da [30][31]. Nhưng những người có làn da sẫm màu vẫn có thể bị cháy nắng và phát triển ung thư da, đặc biệt là trên các bộ phận không có sắc tố của cơ thể như lòng bàn chân. Vì vậy, cách tốt nhất để ngăn ngừa ung thư da là bảo vệ da của bạn khỏi ánh nắng mặt trời bằng những biện pháp phù hợp kể trên.
Lưu ý: Bài viết này chỉ dùng tham khảo, hoàn toàn không có mục đích chữa trị bất cứ bệnh về da nào. Xin vui lòng trao đổi trực tiếp với bác sĩ hay điều trị viên có kiến thức và hiểu rõ về bệnh tình của bạn để được tư vấn thêm.
Chịu trách nhiệm nội dung[sửa]
- Tâm Nguyễn
- Cố vấn: Tiến sĩ Nguyễn Hồng Vũ, Viện nghiên cứu City of Hope, California, USA
- Lần cuối xem xét khoa học: 19/06/2016
- Lần cuối chỉnh sửa: 22/06/2016
Tài liệu tham khảo[sửa]
- Tucker, M.A. and A.M. Goldstein, Melanoma etiology: where are we? Oncogene, 2003. 22(20): p. 3042-52.
- Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors for cutaneous melanoma: III. Family history, actinic damage and phenotypic factors. Eur J Cancer 2005;41:2040-59.
- National Cancer Intelligence Network and Cancer Research UK. Cancer incidence and survival by major ethnic group, England, 2002-2006. London: NCIN; 2009.
- ↑ Cogliano VJ, Baan R, Straif K, et al. Preventable exposures associated with human cancers. J Natl Cancer Inst 2011;103:1827-39
- ↑ Ridley AJ, Whiteside JR, McMillan TJ, Allinson SL. Cellular and sub-cellular responses to UVA in relation to carcinogenesis. Int J Radiat Biol. 2009 Mar;85(3):177-95
- ↑ 3,0 3,1 3,2 International Agency for Research on Cancer. IARC Handbook on Cancer Prevention Vol.5: Sunscreens. 2001
- ↑ 4,0 4,1 Holloway L. Shadow method for sun protection. Lancet. 1990 Feb
- ↑ World Health Organisation
- ↑ 6,0 6,1 6,2 Linos E, Keiser E, Fu T, Colditz G, Chen S, Tang JY. Hat, shade, long sleeves, or sunscreen? Rethinking US sun protection messages based on their relative effectiveness. Cancer Causes Contro. 2011 Jul
- ↑ Lazovich D et al. Melanoma risk in relation to use of sunscreen or other sun protection methods. Cancer Epidemiol Biomarkers Prev. 2011 Dec
- ↑ 8,0 8,1 Parsons PG, Neale R, Wolski P, Green A. The shady side of solar protection. Medical Journal of Australia 1998
- ↑ NRPB, et al., Protection from UVR by Clothing. 1998.
- ↑ Diffey, B.L. and J. Cheeseman, Sun protection with hats. Br J Dermatol, 1992. 127(1): p. 10-2.
- ↑ Davis, S., et al., Clothing as protection from ultraviolet radiation: which fabric is most effective? Int J Dermatol, 1997. 36(5): p. 374-9.
- ↑ Editorial 2011. Do sunscreens have a role in preventing skin cancer? Drug and Therapeutics Bulletin. 49 (6) 69-72. View summary on PubMed (link is external)
- ↑ 13,0 13,1 13,2 Autier P, Boniol M, Doré JF. Sunscreen use and increased duration of intentional sun exposure: still a burning issue. Int J Cancer. 2007 Jul 1;121(1):1-5. Review. View summary on PubMed (link is external)
- ↑ 14,0 14,1 Autier P. Sunscreen abuse for intentional sun exposure. British Journal of Dermatology 2009; 161 Suppl 3: 40-5. View summary on PubMed (link is external)
- ↑ Diffey, B., Has the sun protection factor had its day? BMJ, 2000. 320: p. 176-7.
- ↑ NICE http://guidance.nice.org.uk/PH32
- ↑ 17,0 17,1 Bens G. Sunscreens. Adv Exp Med Biol. 2008;624:137-61
- ↑ Stenberg, C. and O. Larko, Sunscreen application and its importance for the sun protection factor. Arch Dermatol, 1985. 121: p. 1400-2
- ↑ Schneider J. The teaspoon rule of applying sunscreen. Archives of Dermatology 2002; 138(6): 838-9.
- ↑ International Agency for Research on Cancer. Solar and ultraviolet radiation (Vol 55). Monographs on the evaluation of carcinogenic risks to humans. Lyon: IARC Press; 1992.
- ↑ Leiter U, Garbe C. Epidemiology of melanoma and non melanoma skin cancer–the role of sunlight. Adv Exp Med Biol 2008;624:89-103.
- ↑ Cogliano VJ, Baan R, Straif K, et al. Preventable exposures associated with human cancers. J Natl Cancer Inst 2011;103:1827-39.
- ↑ Parkin DM, Mesher D, Sasieni P. 13. Cancers attributable to solar (ultraviolet) radiation exposure in the UK in 2010. Br J Cancer 2011;105 Suppl 2:S66-9.
- ↑ Gallagher, R., et al., Sunlight exposure, pigmentation factors, and risk of nonmelanocytic skin cancer. II. Squamous cell carcinoma. Arch Dermatol, 1995. 131: p. 164-9.
- ↑ Rhodes, A., et al., Risk factors for cutaneous melanoma. A practical method of recognizing predisposed individuals. JAMA, 1987. 258: p. 3146-54
- ↑ 26,0 26,1 26,2 Gandini, S., et al., Meta-analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer, 2005. 41(1): p. 28-44.
- ↑ Gandini, S., et al., Meta-analysis of risk factors for cutaneous melanoma: III. Family history, actinic damage and phenotypic factors. Eur J Cancer, 2005. 41(14): p. 2040-59.
- ↑ Balamurugan A, Rees JR, Kosary C, et al. Subsequent primary cancers among men and women with in situ and invasive melanoma of the skin. J Am Acad Dermatol 2011;65:S69-77.
- ↑ Bradford PT, Freedman DM, Goldstein AM, et al. Increased risk of second primary cancers after a diagnosis of melanoma. Arch Dermatol 2010;146:265-72.
- ↑ Olsen CM, Carroll HJ, Whiteman DC. Familial melanoma: a meta-analysis and estimates of attributable fraction. Cancer Epidemiol Biomarkers Prev 2010;19:65-73.
- ↑ NCI, SEER Cancer Statistics Review, 1998-2002. Available from: http://www.cancerresearchuk.org/about-cancer/causes-of-cancer/sun-uv-and-cancer/