Có người nhà hút thuốc, bạn phải đối mặt với những nguy cơ bệnh tật sau
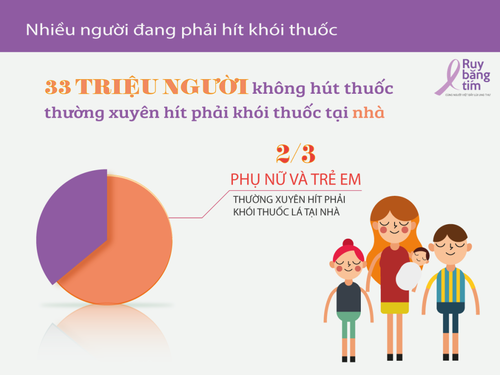
Việc hút thuốc không chỉ gây tác hại trực tiếp cho người hút, mà còn gián tiếp gây hại cho những người không hút nhưng phải hít thở bầu không khí chứa khói thuốc. Rất nhiều bằng chứng khoa học mạnh mẽ đã chứng minh việc hít thở không khí chứa khói thuốc (hút thuốc thụ động) là tác nhân gây ung thư ở người lớn, tăng nguy cơ đột tử ở trẻ nhỏ, chết lưu ở thai nhi, và còn nhiều bệnh mãn tính khác.
Mục lục
- 1 Hút thuốc thụ động là gì?
- 2 Người hút thuốc thụ động hấp thụ gần 70 chất gây ung thư
- 3 Chồng hút thuốc, vợ tăng nguy cơ ung thư, con bị bệnh phổi
- 4 Trẻ hút thuốc thụ động dễ bị một số bệnh nguy hiểm khác
- 5 Tác động của khói thuốc lên thai nhi có thể dẫn tới chết lưu
- 6 Khói thuốc lá có thể bám lại trong nhà tới hơn 2 giờ sau khi hút
- 7 Khói thuốc lào kém độc hại hơn khói thuốc lá?
- 8 Tóm lược
- 9 Tài liệu tham khảo
- 10 Nguồn
Hút thuốc thụ động là gì?[sửa]
Hút thuốc thụ động là tình trạng người không hút thuốc hít thở khói thuốc lá từ môi trường xung quanh, bất kể là khói từ điếu thuốc đang cháy hay khói nhả ra từ người hút. Hút thuốc lá thụ động gây ra những vấn đề sức khỏe tương tự như hút thuốc chủ động.
Người hút thuốc thụ động hấp thụ gần 70 chất gây ung thư[sửa]
Có hơn 7000 hóa chất được tìm thấy trong khói thuốc thụ động, trong đó có hơn 250 chất được cho là độc hại với cơ thể[1].
Gần 70 trong số 250 chất độc hại này là chất trực tiếp gây ung thư[1]. Có thể kể đến một số chất điển hình như:
- Arsenic (chất độc thạch tín)
- Các kim loại nặng như cadmium, nickel
- Polonium-210 (chất phóng xạ)
- Formaldehyde (dung dịch của nó hay được gọi là formal (phoc môn), dùng để ướp xác)
Chồng hút thuốc, vợ tăng nguy cơ ung thư, con bị bệnh phổi[sửa]
Một điều rõ ràng đã được khoa học chứng minh là hút thuốc thụ động cũng gây ung thư, và thậm chí tỷ lệ tăng nguy cơ ung thư ở người hút thuốc thụ động cũng không thua kém người trực tiếp hút thuốc.
Nhiều bằng chứng khoa học liên tục cho thấy nếu trong gia đình có người chồng hút thuốc, ngoài các loại ung thư đường hô hấp, người vợ dễ bị mắc ung thư hơn tới 20% so với những người vợ không phải tiếp xúc với khói thuốc lá bao giờ. Tỉ lệ này gần tương đương với việc người vợ trực tiếp hút thuốc lá, theo báo cáo đánh giá của Cơ quan Nghiên cứu Ung thư Quốc tế (IARC, trực thuộc Tổ chức Y tế Thế giới WHO)[2]
Trẻ em là nhóm đối tượng dễ bị tổn thương nhất do hút thuốc thụ động. Trẻ em thở nhanh hơn người lớn, nên lượng độc tố hít phải từ môi trường bên ngoài cũng cao hơn. Tất cả các nghiên cứu về hút thuốc thụ động đều chỉ ra rằng hút thuốc thụ động gây ra những mối nguy hại vô cùng lớn đối với sức khỏe đặc biệt đối với trẻ em. Hầu hết trẻ em sống trong gia đình có bố hoặc mẹ hút thuốc lá đều gặp phải những biểu hiện sau:
- Dễ bị nhiễm trùng phổi
- Thường có triệu chứng ho, thở khò khè hoặc mắc bệnh hen suyễn
- Dễ bị các bệnh về tai như viêm tai giữa.
Nhiễm trùng đường hô hấp là tình trạng bệnh hô hấp phổ biến, đặc biệt thường gặp hơn ở trẻ em, bao gồm các viêm nhiễm tác động vào mũi, họng, xoang và thanh quản. Một tổng hợp từ 60 nghiên cứu chỉ ra rằng phơi nhiễm trong khói thuốc làm tăng nguy cơ nhiễm trùng đường hô hấp ở trẻ em từ 20 đến 50%[3].
Hen suyễn, thở khò khè là bệnh hô hấp phổ biến và nguy hiểm ở trẻ em. Hút thuốc bị động kích hoạt sự phát triển của bệnh hen suyễn cũng như làm trầm trọng thêm tình trạng bệnh. Một tổng hợp từ 79 nghiên cứu chỉ ra rằng phơi nhiễm khói thuốc bị động trước và sau khi sinh làm tăng nguy cơ tình trạng thở khò khè 30% đến 70%, và 21% đến 85% đối với bệnh hen suyễn ở trẻ em[4].
Một số nghiên cứu đã chỉ ra mối liên hệ hút thuốc thụ động và bệnh viêm tai giữa ở trẻ em. Một báo cáo dựa trên 61 nghiên cứu về việc người mẹ mang thai hút thuốc bị động làm tăng nguy cơ viêm tai giữa ở trẻ em lên 60%[5]. Nghiên cứu này cũng chỉ ra rằng ở Anh 7.5% các trường hợp viêm tai giữa có nguyên nhân từ việc hút thuốc bị động[5].
Trẻ hút thuốc thụ động dễ bị một số bệnh nguy hiểm khác[sửa]
Đột tử ở trẻ em là tình trạng trẻ em chết một cách đột ngột, không được dự báo, không có một nguyên nhân cụ thể, tình trạng này vô cùng nguy hiểm. Trong một đánh giá về hút thuốc lá thụ động và trẻ em đã chỉ ra rằng việc hít khói thuốc lá là nguyên nhân làm tăng nguy cơ đột tử ở trẻ em gấp ba lần. Nghiên cứu này cũng chỉ ra rằng trẻ em sống trong những gia đình có người hút thuốc thì có nguy cơ đột tử tăng gấp đôi[6].
Bệnh não mô cầu là một căn bệnh đặc biệt nguy hiểm với trẻ, đặc biệt là trẻ dưới 5 tuổi[7]. Tuy dưới tỷ lệ tử vong ở trẻ mắc bệnh này là dưới 5%, nhưng có đến tới 16% trẻ sẽ phải đối diện với những hậu quả nặng nề về thể chất và tâm thần. Nhóm trẻ có mẹ hút thuốc lá hoặc bị phơi nhiễm thường xuyên trong môi trường thuốc lá có nguy cơ đặc biệt cao mắc phải bệnh não mô cầu. Một báo cáo dựa trên 61 nghiên cứu cho thấy tiếp xúc với khói thuốc lá trong nhà tăng gấp đôi nguy cơ bị não mô cầu, với những rủi ro lớn nhất được tìm thấy ở trẻ dưới 5 tuổi và những trẻ có mẹ hút thuốc trong thời kỳ sau sinh[8].
Tác động của khói thuốc lên thai nhi có thể dẫn tới chết lưu[sửa]
Các nghiên cứu đều nêu bật những rủi ro đáng kể ở phụ nữ mang thai hút thuốc thụ động. Một bài đánh giá 58 nghiên cứu được công bố trong năm 2008 cho thấy rằng trẻ sơ sinh của phụ nữ tiếp xúc với khói thuốc thụ động trong suốt thai kỳ, trung bình nhẹ đi 33 – 40 gram so với trẻ có mẹ không tiếp xúc. Trẻ sinh ra từ các bà mẹ tiếp với khói thuốc lá trong khi mang thai tăng 20 – 30% nguy cơ sinh nhẹ cân (dưới 2.5 kg)[9].
Tương tự như vậy, việc xem xét 76 nghiên cứu được công bố trong năm 2010 cho thấy rằng trẻ sơ sinh của phụ nữ hút thuốc thụ động thì tăng nguy cơ sinh nhẹ cân và dị tật bẩm sinh, đầu nhỏ[10].
Xem xét thêm một bài tổng hợp của 19 nghiên cứu về tiếp xúc với khói thuốc lá trong khi mang thai đặc biệt ở những phụ nữ không hút thuốc cho thấy có sự gia tăng đáng kể nguy cơ dị tật bẩm sinh và thai chết lưu[11].
Khói thuốc lá có thể bám lại trong nhà tới hơn 2 giờ sau khi hút[sửa]
Khói thuốc lá có thể lây lan khắp nhà, không bị giới hạn trong các khu vực nhất định, thậm chí khi mở cửa sổ. Do đó, nếu trong gia đình có bố hoặc mẹ là những người hút thuốc lá thì tình trạng hút thuốc lá thụ động đối với trẻ em là không tránh khỏi, mặc dù có những biện pháp được cho là “bảo vệ trẻ” như hút thuốc lá gần cửa sổ, hoặc ở một phòng tách biệt với phòng của trẻ[12].
Hầu như 85% của khói thuốc lá là vô hình, khói thuốc lá có thể tồn tại trong phòng tới 2.5 giờ, thậm chí khi đã mở cửa sổ[13]. Các biện pháp thường được thực hiện như hút thuốc lá ngoài cửa sổ hoặc hút thuốc bên cạnh máy quạt, đều không hiệu quả trong việc đuổi khói ra khỏi nhà[14][15][16]. Khói thuốc có thể lưu lại trên thảm, đồ nội thất và bức tường, những vật liệu này hấp thụ các chất độc trong khói thuốc lá và dần dần nhả chúng trở lại vào không khí, tạo thêm nguy cơ tiếp xúc lần hai. Trong không gian kín, ô nhiễm thuốc lá không thể bị loại bỏ khi sử dụng các phương pháp làm sạch thông thường hoặc thông gió. Mặc dù tác động của việc này vẫn chưa rõ ràng, nhưng do trẻ em không thể kiểm soát được hành vi trong lúc chơi đùa ăn uống nên dễ dàng xảy ra trường hơp trẻ em ăn phải thức ăn có nồng độ khói thuốc cao.
Ngày nay, trẻ em dành phần lớn thời gian cho những hoạt động trong nhà. Tuy nhiên, trẻ em lại chưa đủ khả năng để nhận biết tác hại của khói thuốc lá đối với cơ thể để tự phòng tránh.
Như có đề cập ở trên, trẻ em thở nhanh hơn người lớn, nên lượng độc tố hít phải từ môi trường bên ngoài cũng cao hơn. Nghiên cứu chỉ ra rằng sau khi tiếp xúc với khói thuốc lá, nồng độ cotinine trong trẻ em cao hơn người lớn 70% (cotinine là một chất chuyển hóa của nicotine trong cơ thể, được sử dụng để đánh giá độ phơi nhiễm khói thuốc)[17]. Chưa có nghiên cứu về nồng độ các chất độc khác trong trẻ hút thuốc thụ động, nhưng nghiên cứu này cũng đủ đánh một hồi chuông cảnh báo về khả năng ảnh hưởng nặng nề từ khói thuốc lá lên trẻ nhỏ.
Ngôi nhà hoàn toàn không khói thuốc là cách duy nhất để bảo vệ trẻ em.
Khói thuốc lào kém độc hại hơn khói thuốc lá?[sửa]
Thuốc lào có tên khoa học là Nicotiana rustica, là một loài thuộc chi thuốc lá. Mặc dù chưa có nghiên cứu dịch tễ nào về tác hại của việc hít thở thuốc lào, nhưng thành phần và hàm lượng các chất trong khói thuốc lào cũng không khác gì nhiều so với thuốc lá, ngoại trừ nồng độ nicotine trong thuốc lào cao hơn đáng kể so với thuốc lá[18][19].
Một số người có thể cho rằng hút thuốc lào ít độc hại hơn, vì nó lội qua nước trước khi vào phổi, nhưng sự thật là rất nhiều thành phần độc hại của khói thuốc lào lại hầu như không tan trong nước. Do đó, theo đánh giá chủ quan của chúng tôi thì tác hại của thuốc lào cũng tương đương với thuốc lá.
Tóm lại, câu trả lời là KHÔNG. Thuốc lào không phải là một sự thay thế theo hướng tốt hơn cho thuốc lá. Độ độc hại của chúng có vẻ là tương đương nhau.
Tóm lược[sửa]
Hút thuốc thụ động là một trong những nguyên nhân hàng đầu gây ung thư của những người trưởng thành không hút thuốc.
Những người không thuốc khi sống cùng với những người hút thuốc lá sẽ gia tăng nguy cơ bị ung thư phổi lên 20% đến 30%[20].
Trong 2 vợ chồng chung sống với nhau, một người hút thuốc lá thì:
Người còn lại bị tăng nguy cơ ung thư lên 20% Con dễ bị:
- Nhiễm trùng phổi
- Thường có triệu chứng ho, thở khò khè hoặc mắc bệnh hen xuyển
- Dễ bị các bệnh về tai như viêm tai giữa.
- Tăng nguy cơ đột tử, bị bệnh não mô cầu
Thai nhi dễ bị:
- Sinh nhẹ cân
- Dị tật bẩm sinh
- Đầu nhỏ
- Chết lưu
Khói thuốc lá có thể tồn tại trong nhà hơn 2 giờ sau khi hút xong, và hầu như không có cách nào đuổi hết đi được ngay lập tức.
Một vài nghiên cứu khác cũng chỉ ra rằng hút thuốc thụ động là tăng nguy cơ ung thư vú và ung thư vòm họng ở người trưởng thành, ung thư máu, bệnh lymphoma, ung thư não ở trẻ em[20].
Các tốt nhất để tránh tất cả những nguy hại trên là hãy quyết tâm bỏ thuốc ngay hôm nay, vì sức khỏe của bạn, và vì những người mà bạn thương yêu.
- Chịu trách nhiệm thông tin: Trần Thị Hồng Loan
- Lần xem xét gần nhất: 11/3/2016.
- Lần chỉnh sửa gần nhất: 11/3/2016.
Tài liệu tham khảo[sửa]
- ↑ 1,0 1,1 Secondhand Smoke and Cancer. [cited 2016 March 8]; Available from: http://www.cancer.gov/about-cancer/causes-prevention/risk/tobacco/second-hand-smoke-fact-sheet.
- ↑ (IARC), I.A.f.R.o.C., Tobacco Smoke and Involuntary Smoking. IARC Monographs on the Evaluation of Carcinogenic Risks to Humans, 2004. 83.
- ↑ Jones, L.L., et al., Parental and household smoking and the increased risk of bronchitis, bronchiolitis and other lower respiratory infections in infancy: systematic review and meta-analysis. Respiratory Research, 2011. 12.
- ↑ Burke, H., et al., Passive Smoke Exposure And Incidence Of Asthma And Wheeze. Am J Respir Crit Care Med, 2010. 181.
- ↑ 5,0 5,1 Jones, L.L., et al., Parental Smoking and the Risk of Middle Ear Disease in Children A Systematic Review and Meta-analysis. Archives of Pediatrics & Adolescent Medicine, 2012. 166(1): p. 18-27.
- ↑ Physicians, R.C.o., Passive smoking and children. A report of the Tobacco Advisory Group of the Royal College of Physicians. 2010.
- ↑ Invasive Meningococcal Disease, Department of Health, Australia Goverment, [cited 2016 March 11th]; Available from: http://www.health.gov.au/internet/m…
- ↑ Murray, R.L., J. Britton, and J. Leonardi-Bee, Second hand smoke exposure and the risk of invasive meningococcal disease in children: systematic review and meta-analysis. BMC Public Health, 2012.
- ↑ Leonardi-Bee, J., et al., Environmental tobacco smoke and fetal health: systematic review and meta-analysis. Arch Dis Child Fetal Neonatal Ed, 2008. 93(5): p. F351-61.
- ↑ Salmasi, G., et al., Environmental tobacco smoke exposure and perinatal outcomes: a systematic review and meta-analyses. Acta Obstet Gynecol Scand, 2010. 89(4): p. 423-41.
- ↑ Leonardi-Bee, J., J. Britton, and A. Venn, Secondhand smoke and adverse fetal outcomes in nonsmoking pregnant women: a meta-analysis. Pediatrics, 2011. 127(4): p. 734-41.
- ↑ ASH, Secondhand Smoke: the impact on children, 2014.
- ↑ Ott, W.R., N.E. Klepeis, and P. Switzer, Analytical solutions to compartmental indoor air quality models with application to environmental tobacco smoke concentrations measured in a house. Journal of the Air & Waste Management Association, 2003. 53(8): p. 918-936.
- ↑ Spencer, N., et al., Parent reported home smoking bans and toddler (18-30 month) smoke exposure: a cross-sectional survey. Arch Dis Child, 2005. 90(7): p. 670-674.
- ↑ Blackburn, C., et al., Effect of strategies to reduce exposure of infants to environmental tobacco smoke in the home: cross sectional survey. British Medical Journal, 2003. 327(7409): p. 257-260.
- ↑ Johansson, A.K., G. Hermansson, and J. Ludvigsson, How should parents protect their children from environmental tobacco-smoke exposure in the home? Pediatrics, 2004. 113(4): p. E291-E295.
- ↑ Willers, S., et al., Urinary Cotinine in Children and Adults during and after Semiexperimental Exposure to Environmental Tobacco-Smoke. Archives of Environmental Health, 1995. 50(2): p. 130-138.
- ↑ Russell L. S., Chemical composition of tobacco and tobacco smoke, Chem. Rev., 1968, 68 (2): p. 153–207.
- ↑ Robert A. W. J., Jack R. P., The Chemical Constituents Of Tobacco And Tobacco Smoke, Chem. Rev., 1959, 59 (5), p. 885–936.
- ↑ 20,0 20,1 Services, U.S.D.o.H.a.H., The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General., 2010.
Nguồn[sửa]
- Ruy Băng Tím
- Trần Thị Hồng Loan. Học viên Cao học, Viện nghiên cứu hợp chất thiên nhiên, Đại học Y Cao Hùng, Đài Loan