Cấp cứu sơ sinh/Rối loạn chuyển hóa
Mục lục
4.1. Vàng da[sửa]
Vàng da có thể là một quá trình sinh lý bình thường ở trẻ sơ sinh khỏe mạnh mà cũng có thể là một tình trạng bệnh lý nặng nề đe dọa tính mạng đòi hỏi phải được điều trị cấp cứu kịp thời. Vì trẻ sơ sinh gần như luôn luôn có vàng da nên đánh giá bệnh nhi nào cần quan tâm đặc biệt khi vàng da cũng là một vấn đề đôi khi không hề đơn giản. Những đánh giá ban đầu tùy thuộc vào biểu hiện lâm sàng nhưng quan trọng là kết quả xét nghiệm bilirubin trực tiếp và gián tiếp, hematocrit, số lượng hồng cầu lưới trong máu ngoại vi và test Coombs. Tăng bilirubin máu trực tiếp luôn là một tình trạng bệnh lý. Nguyên nhân thường gặp là tắt mật bẩm sinh, thiếu α1-antitrypsin và viêm gan (TORCH). Tăng bilirubin máu gián tiếp thường do vàng da sinh lý hoặc nguyên nhân sữa mẹ. Tuy nhiên có một số nguyên nhân nghiêm trọng khác gây tăng bilirubin gián tiếp bao gồm bất đồng nhóm máu ABO, nhiễm trùng huyết, thiếu glucose-6-phosphate, bệnh hồng cầu hình cầu, bệnh Gilbert hoặc hội chứng Crigler-Najjar.
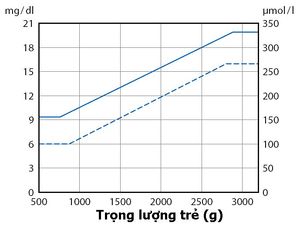
Xử trí cấp cứu ban đầu bao gồm ổn định tình trạng bệnh nhân theo các bước ABC, xét nghiệm đường máu tại giường và làm các xét nghiệm như vừa liệt kê ở trên. Chỉ định chiếu đèn (hoặc thay máu trong trường hợp nặng) tùy thuộc vào tuổi thai, tuổi sau sinh và nồng độ bilirubin máu. Bảng 4 trình bày sơ lược các mức bilirubin máu cần điều trị ở trẻ sơ sinh đủ tháng. Hình 1 đưa ra khuyến cáo mức bilirubin cần chiếu đèn hoặc thay máu.
| Bảng 4. Khuyến cáo của Viện Hàn Lâm Nhi Khoa Hoa Kỳ (AAP) trong chiếu đèn và thay máu ở trẻ sơ sinh đủ tháng | |||
| Tuổi | Chiếu đèn | Thay máu | |
| 24 giờ | 12 g/dL | 19 g/dL | |
| 48 giờ | 15 g/dL | 22 g/dL | |
| 72 giờ | 18 g/dL | 24 g/dL | |
| ≥ 96 giờ | 20 g/dL | 22 g/dL | |
4.2. Rối loạn điện giải[sửa]
4.2.1. Hạ natri máu[sửa]
Được gọi là hạ natri máu khi nồng độ natri huyết thanh thấp hơn 130 mmol/L. Thường thì chỉ khi nào nồng độ natri máu thấp hơn 125 mmol/L mới gây nên những rối loạn thần kinh nặng. Ở trẻ sơ sinh cực non và sơ sinh nguyên nhân hạ natri máu là tăng mất trong khi lượng cung cấp lại không đủ.
Na+ cần bù (mmol/L) = ([Na+] muốn đạt được- [Na+] bệnh nhân) x 0.6 x trọng lượng (kg)
Khi hạ natri có triệu chứng (co giật hoặc Natri < 120 mmol/L, bù natri theo công thức: Na+ cần bù (mmol/L) = (125 mmol/L- [Na+] bệnh nhân) x 0.8 x trọng lượng (kg) trong 3 đến 6 giờ bằng dung dịch NaCl 3%, sau đó bù lượng thiếu hụt trong 24 giờ tiếp theo trong dịch nuôi dưỡng.
Trong trường hợp hạ natri máu không triệu chứng thì bù một nửa lượng natri thiếu hụt trong 6 đến 8 giờ và lượng còn lại trong 24 giờ tiếp theo trong dịch nuôi dưỡng.
4.2.2. Tăng natri máu[sửa]
Chẩn đoán tăng natri máu khi nồng độ natri huyết thanh cao hơn 145 mmol/L. Tăng natri nặng nề > 160 mmol/L có thể gây nên những tổn thương thần kinh trung ương vĩnh viễn. Tăng natri máu thường gặp nhất trong những ngày đầu sau sinh ở trẻ sơ sinh non tháng và thường là hậu quả của cung cấp nước không đủ bù lại lượng nước mất không nhận biết. Không nên hạ natri máu nhanh quá 10 mmol/L trong 12 giờ vì có nguy có gây nên co giật và những tổn thương thần kinh trung ương không hồi phục.
Nước thiếu hụt = (0,6 x trọng lượng BN) x (Na+ BN – Na+ mong muốn)/Na+ mong muốn
4.2.3. Hạ kali máu[sửa]
Hạ kali máu được định nghĩa là kali huyết thanh thấp hơn 3,5 mmol/L. Trừ trường hợp trẻ đang được điều trị bằng digitalis, hạ kali máu ít khi gây nên những biến chứng nguy hiểm nếu nồng độ kali huyết thanh vẫn ≥ 3,0 mmol/L. Hạ kali máu thường do lợi tiểu, ỉa chảy, khiếm khuyết ở thận; lượng K+ đưa vào không đủ; giảm K+ ngoại bào do nhiễm kiễm chuyển hóa. Điều trị hạ kali máu chủ yếu là điều trị nguyên nhân gây hạ kali. Không bao giờ được dùng kali bơm tĩnh mạch hoặc liều bolus vì có nguy cơ gây loạn nhịp nguy hiểm. Trong trường hợp cực kỳ khẩn cấp có thể truyền nhanh nhưng tốc độ không quá 0,3 mmol/kg trong 20 phút.
4.2.4. Tăng kali máu[sửa]
Gọi là tăng kali máu khi nồng độ kali huyết tường cao hơn 6 mmol/L. Nhìn chung, tăng kali máu thường nguy hiểm hơn hạ kali máu nhất là khi kali cao hơn 6,5 mmol/L hoặc có những biến đổi trên điện tâm đồ. Nguyên nhân tăng kali máu bao gồm phóng thích kali từ các neuron bị tổn thương, do dung giải hồng cầu sau xuất huyết trong não thất, chấn thương và tan huyết nội mạch. Nhiễm toan chuyển hóa nặng (tăng chuyển kali từ nội bào ra ngoại bào) và giảm thải kali qua thận cũng góp phần làm tăng kali huyết thanh. Tăng kali máu cũng là một trong những dấu hiệu sớm nhất của tăng sản thượng thận bẩm sinh.
Xử trí tăng kali máu gồm ổn định bệnh nhân theo các bước ABC, ngừng tất cả nguồn cung cấp kali (truyền dịch, truyền máu, thay máu) và điều trị nguyên nhân (ví dụ điều trị sốc, kháng sinh trong nhiễm trùng huyết, điều trị hạ natri máu, hydrocortisone trong tăng sản thượng thận bẩm sinh, điều trị suy thận). Có thể truyền kết hợp glucose-insulin: 0,3 g/kg glucose + 0,1 đơn vị insulin trong vòng 30 phút (hiệu quả ngắn hạn nhằm tăng vận chuyển kali vào nội bào). Trong trường hợp có thay đổi hình dạng sóng trên điện tâm đồ (đặc biệt là trong truyền máu) thì lập tức dùng calcium gluconate 10% 1ml/kg tiêm TM chậm (3-5 phút) sau đó truyền liên tục 4ml/kg/24h (theo dõi điện tâm đồ). Kiềm hóa máu bằng natribicarbonate: 1mmol/kg giảm kali huyết thanh xuống 1 mmol/l (tác dụng ngắn hạn). Salbutamol 4 μg/kg trong 5ml dung dịch trong 20 phút (tác dụng kéo dài khoảng 120 phút) hoặc hít albuterol (liều 400 μg cách nhau mỗi 2h) cũng có tác dụng làm giảm kali máu. Cần nhập viện để làm các xét nghiệm chẩn đoán nguyên nhân cũng như xử trí tiếp tục.
4.2.5. Hạ calci máu[sửa]
Hạ calci máu thường gặp hơn tăng calci máu và được định nghĩa khi nồng độ calci huyết thanh toàn phần thấp hơn 1,75 mmol/L hoặc calci ion hóa thấp hơn 0,63 mmol/L. Hạ calci máu thể sớm xuất hiện trong vòng ba ngày đầu sau sinh ở trẻ sinh non, mẹ đái đường không được điều trị đúng hoặc trẻ bị ngạt. Hạ calci máu thể muộn xuất hiện sau một tuần và thường có liên quan đến các tình trạng làm tăng phospahte máu như suy cận giáp, mẹ sử dụng các thuốc chống co giật và thiếu vitamin D. Triệu chứng bao gồm tăng tính kích thích toàn thân: rung rẩy cơ, tăng phản xạ gân xương, tăng kích thích quá mức, phản ứng tăng bất thường đối với các tác động bên ngoài. Khi có triệu chứng lâm sàng cần nhanh chóng dùng calcium gluconate 10% 1-2 ml/kg tiêm tĩnh mạch chậm trong 5 phút dưới monitor (nguy cơ vô tâm thu. Cần chú ý trong trường hợp điều trị digitalis). Trước khi tiêm calcium gluconate cần phải lấy máu định lượng calci máu. Tiêm calci ra ngoài lòng mạch có thể gây nên hoại tử tổ chức.